Alcool e cuore, effetti e rischi cardiaci
16 Aprile 2022
Cervello collabora, cuore risponde
20 Maggio 2022Cosa intendiamo quando parliamo di cardiomiopatia? Nei miei articoli ho dato per scontato che tutti voi sappiate cosa sia. Forse, però, ho sbagliato. Per tutti coloro che non sappiano cosa sia una cardiomiopatia, cerco di spiegare al meglio e, quindi, di essere il più chiara possibile.
Cardiomiopatia: cosa è?
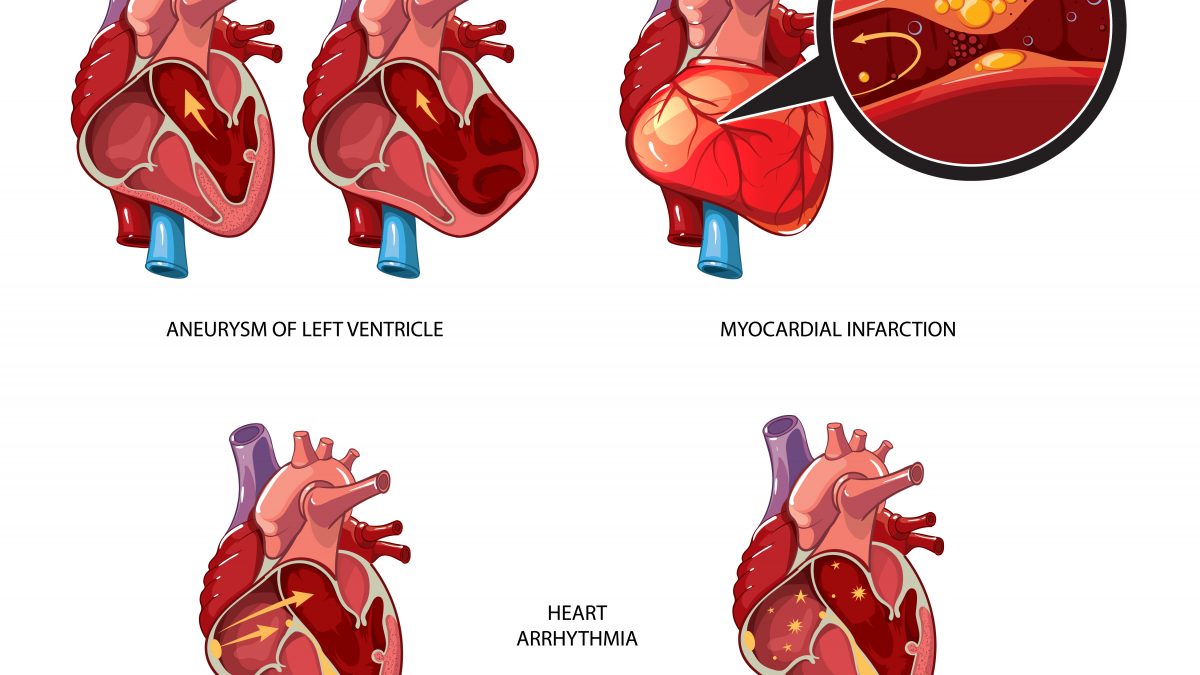
La cardiomiopatia è conosciuta come malattia del muscolo cardiaco, del miocardio per intenderci. Le cause sono prevalentemente genetiche. La cardiomiopatia è caratterizzata da alterazioni strutturali e/o funzionali del muscolo cardiaco, se non vi siano cause secondarie che le giustifichino; è una patologia rara, che potrebbe manifestarsi in giovane età; questo è un dato che molte volte ha messo il cardiologo in difficoltà, per quanto riguarda la diagnosi e la terapia. La cardiomiopatia può avere varie forme, in base ai segni patologici.
Quali sono i sintomi?
La cardiomiopatia può essere asintomatica (il 40% dei pazienti lo è al momento della diagnosi) e paucisintomanica, cioè con minore intensità rispetto al consueto, oppure potrebbe manifestarsi con i seguenti sintomi:
- scompenso cardiaco
- aritmia
- morte cardiaca improvvisa, soprattutto in quei pazienti apparentemente sani

Forme principali di cardiomiopatia
I tre tipi principali di cardiomiopatia sono:
- Dilatativa o congestizia
- Ipertrofica o ostruttiva
- Restrittiva o obliterativa
Mi spiego meglio e vediamo queste tre forme nella loro particolarità.

Cardiomiopatia dilatativa
La cardiomiopatia dilatativa è caratterizzata da una riduzione della contrattilità del ventricolo sinistro, o di entrambi, in assenza di anomalia del sovraccarico di volume o pressione. La cardiomiopatia dilatativa porta a un’insufficienza cardiaca ed è la principale causa di ospedalizzazione per un trapianto. Quali sono i sintomi? E qual è la diagnosi? Per quanto riguarda i sintomi, abbiamo:
- dispnea
- astenia
- edemi periferici
Per quanto riguarda la diagnosi, invece, questa si basa su:
- informazioni cliniche
- raggi X del torace
- ecocardiografia
C’è un’età in cui può evolversi la cardiomiopatia dilatativa?
Non c’è un’età particolare; infatti, questa può svilupparsi quando si è giovani, quando si è adulti e persino quando si è anziani; però, è stata riscontrata, in modo più frequente, nelle persone di età inferiore ai 50 anni. Curiosità. Da alcuni studi condotti negli Stati Uniti, è emerso che la cardiomiopatia dilatativa si verifica in un numero circa tre volte superiore negli uomini (tra i 30 e 50 anni) rispetto alle donne, e in un numero circa tre volte superiore di neri rispetto ai bianchi. C’è un iter farmacologico da seguire? I trattamenti standard sono:
- ACE-inibitori
- digossina
- beta-bloccanti
La cardiomiopatia, non ischemica, si manifesta sotto due varianti:
- “non o poco dilatata” ed è tipica di stadi preclinici o di specifiche forme genetiche
- a espressività prevalentemente aritmica
Cardiomiopatia ipertrofica
La cardiomiopatia ipertrofica è una conseguenza dovuta a una mutazione genetica che causa fenomeni d’ipertrofia ventricolare sinistra, cioè l’aumento dello spessore dei ventricoli del cuore, più raramente del ventricolo destro. Il riempimento viene limitato ed è ostacolato il deflusso del ventricolo sinistro. Due sono le forme sotto cui si manifesta:
- ostruttiva, nel 70% dei casi
- non ostruttiva
Entrambe le manifestazioni dipendono dalla presenza o assenza di un gradiente maggiore di 30 mmHg a riposo a livello del tratto di efflusso del ventricolo sinistro, oppure con le manovre di stimolazione come quella di Valsalva. Gradienti maggiori o uguali a 50 mmHg, invece, corrispondono al target oltre il quale l’ostruzione diventa importante.
Quali sono i sintomi?
I pazienti giovani possono avere
- dolore toracico
- dispnea
- palpitazioni
- sincope
Per questo motivo è bene eseguire un’ecocardiografia, anche se sarebbe meglio fare una risonanza magnetica, in modo tale che venga messo in evidenza il miocardio anormale. Cosa bisogna fare? Naturalmente, non agite di testa vostra (MI RACCOMANDO!) e consultate, invece, un esperto. In questo caso, per ridurre la frequenza la contrattilità miocardica e rallentare la frequenza cardiaca, è bene utilizzare
- beta-bloccanti
- calcio-antagonisti
Cardiomiopatia restrittiva
La cardiomiopatia restrittiva non è sempre un disturbo cardiaco primario. Qual è la causa? Di solito la causa non è conosciuta e non è palese; può, però, insorgere come conseguenza di disturbi sistemici o genetici. Nella cardiomiopatia restrittiva, l’aumento dello spessore dell’endocardio, cioè la sottile membrana che riveste le cavità cardiache, è causa di un irrigidimento del ventricolo, che non più elastico, e, quindi, di una disfunzione diastolica. In poche parole, il cuore non riesce più a essere riempito di sangue. Come vien fatta la diagnosi? Si procede mediante un’ecocardiografia conseguente altri test che ne individuino la causa. Nei pazienti con edema polmonare, il trattamento con diuretici potrebbe risultare più efficace; questi ultimi, però, devono essere utilizzati in modo prudente per non ridurre il precarico, cioè la forza richiesta per produrre un allungamento delle cellule del miocardio.
Cardiomiopatia aritmogena
Esiste un altro tipo di cardiomiopatia e cioè quella aritmogena del ventricolo destro; questa è una rara malattia genetica del miocardio che colpisce principalmente
- il ventricolo destro (forma classica)
- il ventricolo sinistro (left dominant)
- entrambi i ventricoli
La cardiomiopatia aritmogena predispone all’insorgenza di aritmie ventricolari e morte improvvisa, per infarto del miocardio. Le basi strutturali della malattia consistono nella progressiva perdita del miocardio, con sostituzione fibro-adiposa.
Cardiomiopatia e cardiopatia: c’è una differenza?
Cardiopatia e cardiomiopatia vengono utilizzati molto spesso come sinonimi. La verità è che sono tutt’altro.
- Cardiopatia: gruppo di patologie GENERICHE che si riferisce al cuore e che possono portare all’alterazione del funzionamento cardiaco.
- Cardiomiopatia: gruppo di patologie SPECIFICHE del cuore che colpiscono il miocardio.
Le cardiomiopatie sono cardiopatie, ma NON viceversa.
Conclusioni
È stato stimato che la mortalità per cardiomiopatia corrisponde a un 30% dopo un anno dalla diagnosi e a un 65% dopo cinque. Vorrei concludere con quanto detto dal dottor Gianfranco Sinagra, direttore della struttura complessa di Cardiologia di Trieste, secondo il quale l’Italia dovrebbe investire di più in ricerca, strumento fondamentale per progredire in conoscenza, e avere sempre e solo come unico obiettivo quello di curare meglio le persone. La ricerca scientifica ti salva la vita (questo l’ho aggiunto io). Spero di essere stata chiara. Sono disponibile a chiarimenti. Vi saluto e a presto. Ah, ultima cosa. Mettete un like alla mia pagina facebook https://www.facebook.com/dottoressaciccarone.it Grazie.